Чесотка. Новое в этиологии, эпидемиологии, клинике, диагностике, лечении и профилактике
СтатьиОпубликовано в журнале:
РОССИЙСКИЙ ЖУРНАЛ КОЖНЫХ И ВЕНЕРИЧЕСКИХ БОЛЕЗНЕЙ »» №1,2001
Т. В. Соколова
Кафедра инфекционных, кожных и венерических болезней медицинского факультета Института медицины, экологии и валеологии Ульяновского государственного университета
*Иллюстративным материалом для данной лекции служат слайды, подготовленные коллективом авторов (проф. Т. В. Соколова, проф. К. К. Борисенко, доц. М. В. Шапаренко, старший научный сотрудник А. Б. Ланге) и:изданные Ассоциацией по борьбе с инфекциями, передаваемыми половым путем. САНАМ. - Москва, 1997.
Чесотка является самым распространенным паразитарным заболеванием кожи. Рост заболеваемости чесоткой на современном этапе стал актуальной проблемой здравоохранения. Увеличение числа больных чесоткой обычно сопровождает войны, стихийные бедствия, социальные потрясения, что обусловлено миграцией населения, экономическим спадом, ухудшением социально-бытовых условий. Аналогичная ситуация сложилась и в настоящее время. Локальные военные конфликты в различных регионах России и бывших союзных республиках поставили на повестку дня проблему беженцев, вынужденных переселенцев, увеличение числа лиц без определенного места жительства и занятости. Неконтролируемой ; миграции населения способствуют также коммерческие поездки в различные регионы страны и за рубеж. Разрыв экономических связей с вновь образовавшимися государствами, введение национальных языков, пограничные, таможенные и иные барьеры затрудняют поиск источников заражения и контактных лиц. Широкое же распространение эротической и порнографической литературы, видеофильмов, алкоголизм, наркомания, преступность, пропаганда насилия способствуют расширению контингента социально неадаптированных лиц, которые наиболее часто заболевают чесоткой и создают вокруг себя неконтролируемые очаги инфекции. Не секрет, что и учреждения здравоохранения резко ослабили работу по выявлению и профилактике чесотки среди населения.
Чесотка — заразное паразитарное заболевание кожи, вызываемое чесоточным клещом Sarcoptes scabiei (L.). В дерматологической литературе этого возбудителя нередко называют Acarus si го (сырный клещ). Первое название соответствует требованиям международной классификации. Заболевание, вызываемое у человека чесоточным клещом Sarcoptes scabiei, в медицине как нозологическую единицу называют чесоткой — scabies — по видовому названию возбудителя. В современной отечественной ветеринарной литературе термин чесотка не употребляется, а заболевания, вызываемые клещами Sarcoptes, называются саркоптозом по родовому названию возбудителя. По аналогии заболевания, возникающие у человека при попадании чесоточных клещей от животных, называются псевдосар-коптозом.
Представители рода Sarcoptes в настоящее время известны как паразиты более 40 видов животных-хозяев. Особенности распределения чесоточных клещей по хозяевам показывают, что они первоначально сформировались в качестве паразитов приматов — человекообразных обезьян. Предполагают, что первым источником чесоточных клещей был человек, от которого клещи перешли на домашних животных, от них — к диким плотоядным, затем — на дикий рогатый скот. При этом произошло удивительное явление. Большая часть форм биологически изолировалась и стала специфичной в выборе хозяина, т. е. чесоточные клещи животных, попав на человека, не приживаются, и возникновение истинной чесотки практически невозможно.
По типу паразитизма чесоточные клещи являются постоянными паразитами, большую часть жизни проводящими в коже хозяина и лишь в короткий период расселения ведущими эктопарази-тический образ жизни на поверхности кожи. Это существенно отличает чесоточных клещей от иксо-довых и гамазовых, имеющих подстерегающий (пастбищный или норовый) тип паразитизма. В последнем случае клещи нападают на хозяина-про-кормителя и покидают его после кровососания.
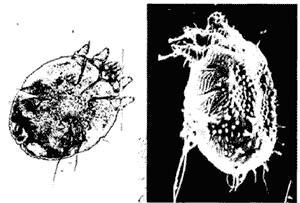
Чесоточным клещам свойственна очень значительная морфологическая специализация. При этом приспособления к внутрикожному паразитизму сочетаются с признаками эктопаразитизма. Самка чесоточного клеща внешне напоминает черепаху (рис. 1). Ее размер 0,25—0,35 мм. Тело покрыто кожистой складчатой кутикулой. Приспособления к внутрикожному паразитизму преобладают. К ним относятся множественные щетинки, треугольные выросты кутикулы (хетоиды) на спинной поверхности, шипы на всех лапках, служащие упорами при прогрызании хода. Ротовые органы представлены грызущими хелицерами с крепкими клешнями, которыми самка отрывает кусочки эпидермиса. Лапки задних пар ног снабжены длинными упругими щетинками, которые служат для выдерживания направления хода только вперед. Поэтому неудивительно, что самка никогда не пересекает ранее проделанного участка хода. Для передвижения по поверхности кожи у самки на передних парах ног имеются липкие пневматические присоски. Для ориентации в пространстве на ощупь, при отсутствии глаз, служат длинные во-лосковидные щетинки на теле и конечностях, создающие вокруг клеща обширную механорецептор-ную сферу. По своей организации чесоточный клещ, говоря техническим языком, в толще рогового слоя представляет агрегат с грызущим устройством, упорами и направляющими для проходки туннеля, а на поверхности кожи — шагающее четвероногое на присосках и с упругим шлейфом. Скорость продвижения самки в ходе составляет 0,5— 2,5 мм/сут, а на поверхности кожи — 2—3 см/мин.
Рис. 1.
Общий вид самки чесоточного клеща в световом и растровом тронном микроскопе, х 150.
Для чесоточных клещей характерен половой диморфизм — отличие в морфологическом строении самок и самцов. Это связано с особенностями биологии самцов, которые ходов не делают, ведут преимущественно эктопаразитический образ жизни. Их основная функция ,— оплодотворение. Самцы значительно меньше по размеру — 0,15—0,2 мм, на теле имеются плотные щитки, защищающие от механического воздействия, а присоски имеются также на IV паре ног и служат, очевидно, для прикрепления к самке при спаривании. Соотношение самок и самцов у чесоточных клещей составляет 2:1.
Изучение популяционной морфологии и биологии чесоточного клеща позволило разработать статистическую модель индивидуальной изменчивости S. scabiei на материале с человека (Соколова Т. В. и соавт., 1991 — 1992). В ее основу положен анализ размеров самки и карта хетоидного покрова ее спинной поверхности. В онтогенезе — и это существенно — наиболее изменчива степень смыкания хетоидного покрова, что отражается в числе рядов хетоидов и соответственно размерах центрального голого участка. Изменчивость последнего ранжируется по числу недоразвитых хетоидов 5 рангами: 0 — отсутствие голого участка, вся спинная поверхность заполнена хетоидами, 4 последующих имеют голый участок возрастающей величины (I — отсутствуют 1—5, II — 6—10, III — 11 — 15, IV — более 15 хетоидов). С помощью модели установлено, что голый участок может служить фено-типическим индикатором условий развития особи, а соотношение самок по этому признаку показателем состояния популяции. Так, степень смыкания голого участка коррелирует с давностью заболевания и числом чесоточных ходов. При давности заболевания до 1 мес особи с участками 0—1 рангов составляют 1/3, более 1 мес — 2/3, при числе ходов до 25 — четверть, более — 4/5 выбор ки. Степень смыкания хетоидного покрова отражает адаптацию паразита к человеку- хозяину по мере развития патологического процесса. Подтверждением является то, что заселение туловища осуществляется пре имущественно самками с голым участке 0—II рангов, т. е. при максимальной завершенности морфогенеза. Установлена сезон ная изменчивость чесоточных клещей. Beли ной самки мельче, относительно уже, особей с участком 0 и I рангов более 1/3, летом крупнее и шире, особей 0—1 рангов более половины, осенью и зимой — состояние по-пуляции промежуточное.
Жизненный цикл чесоточного клеща от-ражает распределение в индивидуальном развитии основных жизненных отправлений: питания, размножения, расселения, переживания. Он отчетливо делится на две части: кратковременную накожную и длительную внутрикожную. Внутрикожная представлена двумя топически разобщенными периодами: репродуктивным и метаморфическим. Репродуктивный осуществляется самкой в прогры-заемом ею чесоточном ходе, где она откладывает яйца. Вылупляющиеся личинки выходят на по-верхность кожи, расселяются на ней и внедряются в волосяные фолликулы и под чешуйки эпидермиса. Здесь протекает их метаморфоз (линька): через стадии прото- и телеонимфы образуются взрослые особи (самки и самцы). Кожа отвечает на этих мес-тах образованием фолликулярных папул и везикул. Самки и самцы нового поколения выходят на по-верхность кожи, где происходит спаривание. Цикл завершается внедрением дочерних самок в кожу они сразу начинают прокладывать ходы и класть яйца. Таким образом, в течение жизненного цикла клещи дважды выходят на поверхность кожи — личиночной и взрослой стадиях. Это имеет существенное значение для клиники и эпидемиологии. Только самки и личинки являются инвазионными стадиями и участвуют в заражении. При заражении самками инкубационный период практически от-сутствует, так как, внедрившись в кожу, они сразу начинают прокладывать ход и класть яйца, т. е. на лицо основной клинический симптом чесотки. При заражении личинками он соответствует сро-кам метаморфоза и составляет около 2 нед.
Питаются чесоточные клещи чешуйками эпи-дермиса в его толще, захватывая клетки зернистого слоя. Питание, переваривание и экскреция происходят непрерывно в периоды активности, приходящиеся на ночные часы. Для чесоточных клещей характерен строгий суточный ритм активности. Днем самка находится в состоянии покоя. Вечером и в первую половину ночи — прогрызает 1 или 2 яйцевых колена под углом к основному направлению хода, в каждом из которых откладывает по яйцу. Перед откладкой яйца она углубляет дно хода, а на крыше проделывает выходное отверстие для личи-нок. Вторую половину ночи самка грызет ход не-прямой, интенсивно питаясь. Днем останавливает ся и замирает. Суточная программа выполняется всеми самками синхронно. В результате чесоточный ход на коже больного имеет извитую форму и состоит из отрезков хода, называемых суточным элементом хода. Задняя часть хода постепенно отшелушивается, при клиническом осмотре больного он единовременно состоит из 4—7-суточных элементов и имеет постоянную длину 5—7 мм. В течение жизни самка проходит в эпидермисе 3—6 см. Выявленный суточный ритм активности имеет большое практическое значение. Он объясняет усиление зуда вечером, преобладание прямого пути заражения при контакте в постели в вечернее и ночное время, эффективность назначения проти-вочесоточных препаратов на ночь.
Размножение чесоточных клещей происходит на человеке. Спаривание у них никто не наблюдал, очевидно, этот акт очень кратковременный. Самцы отыскивают места, где завершается метаморфоз самок, и поджидают их. Суточная плодовитость самки 1—2 яйца, общая — до 50 яиц. Репродуктивная жизнь длится не более 1 мес, по мере старения суточная плодовитость снижается, а к концу жизни самка некоторое время прогрызает ход, не откладывая яиц. На основании биологических показателей (суточная плодовитость — 1,5 яйца, длительность яйцекладки — 30 сут, длительность поколения с учетом каждой стадии — 16 сут, соотношения самок и самцов 2:1) построена модель динамики численности S. scabiei на больном. С помощью модели на ЭВМ вычислена экспонента потенциального популяционного роста при заражении одной самкой. Теоретически популяция к 2 мес достигает 10 тыс. особей, а число ходов 650. Эмпирически путем полного подсчета ходов на больном установлено, что их среднее число к 2 мес достигает 28. Эта разность отражает смертность клещей на всех стадиях, т. е. до размножения доживает только 4,5% самок, что свидетельствует о регуляции отношений паразит—хозяин. При этом зуд, сопровождающий чесотку, является мощным фактором, подавляющим численность популяции и поддерживающим ее на определенном уровне без детального исхода. Доказано, что рост численности ходов на больном зависит от ряда факторов. Регулярное применение внутрь, наружно и в сочетании Противозудных препаратов (антигистаминные, десенсибилизирующие средства, кортикостероидные мази) в результате диагностической ошибки или самолечения приводит к более быстрому нарастанию числа ходов (в среднем 75 к 2 мес). Воздействие на больного в результате производственной деятельности продуктов перегонки нефти (бензин, керосин, солярка, афтол и др.), обладающих акарицидным действием, ежедневное купание, особенно вечером, приводящее к механическому удалению активных клещей с поверхности кожи, а также неполноценная терапия (применение лекарственных препаратов заниженной концентрации или частичная обработка тела), напротив, замедляют! рост численности ходов на больном (11 ходов к 2 мес) и способствуют возникновению длительно тлеющего процесса. Установлено, что плодовитость чесоточных клещей колеблется посезонно. Наибольшее число яиц самки откладывают в сентябре—декабре. Это совпадает с ростом заболеваемости чесоткой в это время года.
Расселение чесоточных клещей осуществляется накожными стадиями жизненного цикла — молодыми самками и личинками. Заражение происходит преимущественно при тесном телесном контакте, обычно при совместном пребывании в постели. И обычно одновременно самками и личинками. Последние благодаря многочисленности, малым размерам и большой подвижности наиболее инвазионны, они могут внедряться на любом участке кожного покрова, обычно в волосяные фолликулы, которые отыскивают за несколько минут. Самки внедряются лишь на определенных участках кожного покрова, куда они мигрируют, попав на человека при заражении или закончив метаморфоз в волосяных фолликулах. Это кисти, запястья, стопы, локти, половые органы мужчин. В эксперименте на добровольцах наблюдалась миграция подсаженных самок именно на эти места (Mellanby, 1944). Распределение самок клещей, а соответственно и чесоточных ходов по кожному покрову определяется несколькими факторами: строением кожи, гигротермическим режимом и скоростью регенерации эпидермиса.
Преимущественная локализация чесоточных ходов наблюдается на участках кожи с самой большой толщиной рогового слоя относительно остальных слоев эпидермиса. Это кисти, запястья и стопы, где толщина рогового слоя составляет 3/4—5/6 эпидермиса. Характерно, что на участках, где ходы практически отсутствуют (лицо, спина), относительная толщина рогового слоя минимальна (1/5— 1/6 эпидермиса). Естественно, что чем больше толщина рогового слоя, тем медленнее происходит его регенерация и отшелушивание, т. е. личинки успевают вылупиться из всех яиц отложенных самкой, а не отторгаются вместе с роговыми чешуйками. Об этом свидетельствует наличие в соскобах большинства ходов (из задней части) обычно нескольких яйцевых оболочек. Очевидно, самки чесоточных клещей в норме избирают участки кожи по толщине рогового слоя и скорости отшелушивания, пригодные для полноценной репродукции. Установлено, что участки кожи, где располагаются чесоточные ходы, имеют пониженную температуру, на кистях на 2—3°С, на стопах на 4—5°С ниже, чем остальная кожа. У детей эта разница еще заметнее. Ходы также приурочены к местам, где волосяной покров отсутствует или минимален.
Кисти, являющиеся местом излюбленной локализации самок чесоточного клеща, представляют собой "зеркало чесотки". Именно здесь, в чесоточных ходах, образуется основная масса личинок, которая руками пассивно разносится по всему телу, т. е. по существу наблюдается автофорезия возбудителя. В этом отношении важен динамический стереотип человека во время сна в период активации паразита. Не случайно преобладание фолликулярных папул на передней поверхности тела и их отсутствие на спине, особенно в межлопаточной области, куда не достает рука. Не исключено, что занос оплодотворенных самок на половые органы у мужчин, где под ходами образуются крупные лентикулярные папулы, осуществляется собственными руками.
Вне человека чесоточные клещи недолговечны, их жизнеспособность зависит от гигротермическо-го режима, в первую очередь от влажности. При температуре в интервале 10—25°С и относительной влажности более 60% сроки выживания колеблются от 14 до 1 сут. При понижении влажности в этих интервалах температуры сроки жизни значительно сокращаются. Критической по срокам выживания является влажность 60%. Самки способны переносить промораживание до —20°С. При комнатной температуре и относительной влажности воздуха не менее 60% самки сохраняют подвижность 1—6 сут. Даже при 100% влажности самки в среднем выживают до 3, личинки до 2 сут. Вне хозяина клещи быстро теряют воду и уплощаются, в физиологическом растворе сохраняют жизнеспособность до 3 нед. Следовательно, причиной гибели вне хозяина является не голодание, а дефицит влаги. Показательно, что в увлажненных кусочках кожи при температуре 35°С самки оказываются жизнеспособными только 3 сут.
Экспериментально установлено, что вне хозяина самки теряют инвазионность (способность внедряться в кожу) значительно раньше, чем обездвиживаются. Это происходит уже на 2-е сутки опыта. Следовательно, пребывание клещей на поверхности кожи человека ограничено во времени. Подсаженные на кожу самки внедряются в нее в течение 1 ч, личинки — нескольких минут. В эксперименте на животных установлено, что клещи привлекаются запахом и теплом хозяина, а также повышенным содержанием углекислого газа, но с ограниченного расстояния — порядка 6 см. Это объясняет основной путь заражения чесоткой — тесный телесный контакт при совместном пребывании в постели в вечернее и ночное время. Яйца чесоточных клещей могут попадать на поверхность кожи и во внешнюю среду при расчесывании ходов. Экспериментально доказано, что вне хозяина эмбриогенез независимо от влажности продолжается до образования личинок, но критическим моментом является их вылупление, т. е. инвазионное значение яиц в эпидемиологии чесотки минимально.
По мере размножения клещи закономерно распределяются по кожному покрову, т. е. складываются определенные топические отношения паразита и хозяина. Они проявляются как в пространственном распределении клещей на последовательных стадиях жизненного цикла, так и в реакции кожи на присутствие паразита. Поколения клещей во времени накладываются друг на друга, благодаря чему на теле человека единовременно присутствуют клещи во всех стадиях развития. Кожа человека по-разному реагирует на прокладывание хода, что отражается в клинической картине чесотки.
Для оптимизации диагностики заболевания предложена классификация клинических вариантов чесоточных ходов (Т. В. Соколова, 1989). В ее основу положены приуроченность к ходам тех или иных морфологических элементов и анализ содержимого. Выделены 3 группы ходов, включающие до 15 разновидностей. В большинстве случаев не обнаруживается заметной реакции кожи на прокладывание хода. Такой исходный, типичный или интактный вариант преобладает, составляя более 60% общего числа ходов на больном, что свидетельствует о высокой взаимоадаптации паразита и хозяина. Внешне он имеет вид слегка возвышающейся линии беловатого или грязно-серого цвета, прямой или изогнутой, длиной 5—7 мм. В других случаях кожа реагирует образованием под ходами полостных элементов (везикул и пузырей) или лен-тикулярных папул. Такой реактивный вариант ходов зависит от локализации, он нередок у детей. Описанные ходы объединяются в 1-ю группу, их содержимое представлено полным набором паразитарных элементов (самка, яйца с эмбрионами, сформированными личинками, опустевшие яйцевые оболочки, иногда активные личинки) (рис. 2). При этом ход как репродуктивная единица продолжает функционировать нормально. 2-ю группу составляют ходы, образующиеся из клинических разновидностей ходов 1-й группы в процессе естественного регресса как самих ходов, так и превраще-ния приуроченных к ним морфологических элементов во вторичные. При этом на протяжении хода возникают трещина, точечная или линейная корочки, эрозии. При расположении последней в начале хода он принимает вид "ракетки", в центре — "веретена". В процессе регресса часть паразитарных элементов утрачивается, гибнет, ссыхается. Репро-дуктивность хода снижается, а при гибели самки он перестает функционировать. 3-я группа обусловлена присоединением вторичной инфекции к экссудату полостных элементов ходов 1-й группы, т. е. чесотка осложняется вторичной пиодермией. В этом случае самка, как правило, отсутствует, а большинство яиц погибает, т. е. репродуктивность хода утрачивается полностью.
Рис. 2
Содержимое чесоточного хода

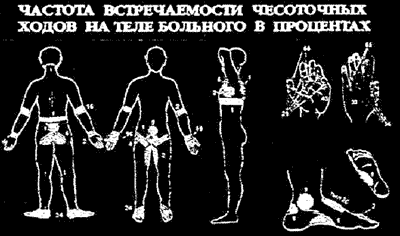
Наибольшая встречаемость и обилие чесоточных ходов на кистях (96% и 10,5 соответственно), значительна на запястьях (59% и 2), половых органах мужчин (49% и 2) и стопах (29% и 1). На других участках кожного покрова ходы встречаются значительно реже (рис. 3). Типичные ходы приурочены к кистям, запястьям и стопам, что при чесотке человека, очевидно, является исходной нормой.
Рис. 3
Частота чесоточных ходов на теле больного
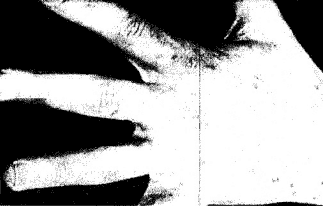
Образование сильно зудящих лентикулярных папул (до 1 см в диаметре) подходами наблюдается на туловище и половых органах мужчин. Это происходит обычно при распространенном процессе и большой численности клещей. В этом случае яйце-продукция самки в ходе увеличивается практически вдвое, значительно возрастает смертность эмбрионов и готовых к вылуплению личинок, ходы бывают забиты скоплением экскрементов и опус тевшими яйцевыми оболочками. В большинстве случаев после проведенной полноценной терапии такие папулы длительно персистируют, что послужило поводом назвать их постскабиозной лимфо-плазией кожи. По существу такая лифоплазия является скабиозной, так как возникает во время болезни (рис. 4). Скабиозная лимфоплазия кожи выявляется почти у половины больных, преобладает на мошонке, половом члене, ягодицах, локтях, реже встречается на молочных железах, в подмышечных областях, на животе. При гистологическом исследовании в дерме выявляется периваскулярный инфильтрат из лимфоцитов, гистиоцитов, эозино-филов и переполнение сосудов кровью. Биоптаты до и после лечения отличаются только наличием или отсутствием клещей в эпидермисе. Длительность персистирования скабиозной лимфоплазии обычно коррелирует с количеством таких папул и не зависит от локализации. Соскоб хода значительно ускоряет ее разрешение. В случаях реинвазии наблюдается рецидив скабиозной лимфоплазии на старых местах уже без наличия хода, что подтверждает ее иммуноаллергический генез и является важным диагностическим критерием повторного заражения чесоткой.
Рис. 4
Скабиозная лимфоплазия кожи запястья

Рис. 5
Типичная чесотка: чесоточные ходы, везикулы, папулы, кровянистые корочки, расчесы
Помимо чесоточных ходов, клинические проявления неосложненной чесотки характеризуются появлением папул, везикул, расчесов и кровянистых корочек (рис. 5, 6). Неполовозрелые стадии развития чесоточного клеща (личинки, нимфы), а также их линечные шкурки обнаруживаются только в 1/3 папул и везикул. Это является прямым доказательством того, что только часть их обусловлена непосредственным присутствием возбудителя, остальные возникают как результат аллергической реакции организма на клеща и продукты его жизнедеятельности. Для папул при чесотке характерны фолликулярное расположение, небольшие размеры (до 2 мм), нередко наличие микровезикул на поверхности. Папулы чаще локализуются на передне-боковой поверхности туловища, сгибательной поверхности верхних конечностей, передневнутрен-ней бедер и ягодицах. Везикулы обычно небольших размеров (до 3 мм), без признаков воспаления, располагаются изолированно, преимущественно вблизи ходов на кистях, реже — на запястьях и стопах. Несоответствие локализации папул и ходов и сходное расположение последних и везикул следует учитывать при диагностике заболевания.
Рис. 6.
Чесоточные элементы кожи туловища.

Для чесотки характерны несколько симптомов: Арди (наличие пустул и гнойных корочек на локтях и в их окружности) (рис. 7), Горчакова (наличие там же кровянистых корочек), Михаэлиса (наличие кровянистых корочек и импетигинозных высыпаний в межъягодичной складке с переходом на крестец), Сезари (обнаружение чесоточных ходов в виде возвышения при их пальпации).
Выделяют несколько клинических разновидностей чесотки: типичная, без ходов, норвежская, чесотка "чистоплотных", или чесотка "инкогнито", осложненная чесотка, скабиозная лимфоплазия кожи, псевдосаркоптоз (табл. 1).
Типичная чесотка преобладает. Она развивается при заражении оплодотворенными самками, практически всегда при тесном телесном контакте, чаще в постели в вечернее и ночное время. У больных имеются проявления репродуктивной (различные варианты чесоточных ходов) и метаморфической (фолликулярные папулы и невоспалительные вези -кулы) частей жизненного цикла, а также расчесы и кровянистые корочки как результат деятельности человека при мучительном зуде. Высыпания локализуются на типичных для чесотки местах.
Рис. 8.
Норвежская чесотка кожи ягодиц, бедер, локтей.
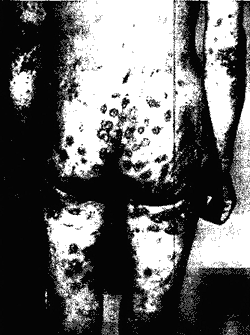
Чесотка без ходов встречается редко. Она выявляется преимущественно при активном осмотре лиц, бывших в контакте с больными чесоткой. Причиной ее возникновения является заражение личинками, для превращения которых во взрослых самок, способных прокладывать ходы и откладывать яйца, необходимо 2 нед. Этим промежутком времени и определяется продолжительность существования чесотки без ходов. Клиническая картина заболевания характеризуется наличием единичных фолликулярных папул на туловище и невоспалительных везикул на кистях, чаще на боковых поверхностях пальцев и в межпальцевых складках. Ходы отсутствуют.
Норвежская (корковая, крустозная) чесотка является крайне редкой разновидностью заболевания. Основной причиной её возникновения является устранение зуда как защитной реакции организма человека на беспрепятственное размножение чесоточных клещей. Не случайно, что норвежская чесотка впервые описана в 1847 г. Даниэльсо-ном и Беком у больных лепрой. B современной литературе представлено около 150 случаев норвежской чесотки. Она наблюдается на фоне иммуно-дефицитов и иммуносупрессивных состояний, при длительном приеме гормональных и цитостатиче-ских препаратов, при нарушении периферической чувствительности (лепра, сирингомиелия, паралич, спинная сухотка), конституциональных аномалиях ороговения. В последнее время все больше случаев норвежской чесотки описано у ВИЧ-инфицированных пациентов. Ошибки в диагностике чесотки с назначением антигистаминных, десенсибилизирующих и кортикостероидных препаратов также приводят к возникновению норвежской чесотки. Основными симптомами заболевания являются массивные корки, чесоточные ходы, полиморфные высыпания (папулы, везикулы, пустулы) и эритро-дермия. Преобладают грязно-желтые или буро-черные корки толщиной от нескольких миллиметров до 2—3 см, местами напоминающие сплошной роговой панцирь, ограничивающий движения и делающий их болезненными (рис. 8, 9). Между слоями корок и под ними обнаруживается огромное количество чесоточных клещей. При их снятии обнажаются обширные мокнущие эрозивные поверхности. На кистях и стопах — бесчисленное множество чесоточных ходов. Резко выражен ладонно-подош-венный гиперкератоз. Ногти утолщены, деформированы. Болезнь часто сопровождается вторичной пиодермией и полиаденитом. Норвежская чесотка очень контагиозна, вокруг пациента нередко возникают локальные эпидемии, при этом у контактных лиц развивается типичная чесотка.
Рис 9.
Норвежская чесотка кожи голеностопных суставов.
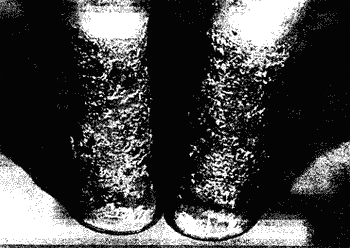
Чесотка "чистоплотных", или чесотка "инкогнито", выявляется исключительно у лиц, часто моющихся в быту или по роду своей производственной деятельности (спортсмены, работники горячих, запыленных цехов), особенно в вечернее время. При этом большая часть популяции чесоточного клеща механически удаляется с тела больного. Клиника заболевания соответствует типичной чесотке при минимальной выраженности проявлений: чесоточные ходы единичные, всегда беловатого цвета, фолликулярные папулы преобладают на передней поверхности тела. Контакт с веществами, обладающими акарицидным эффектом (бензин, керосин, солярка, деготь, скипидар и т. п.), а также дезинфицирующими средствами не является причиной возникновения чесотки "чистоплотных". В этом случае чесоточные ходы перемещаются на стопы, локти, половые органы мужчин, а фолликулярные папулы обильные, часто встречается скабиозная лимфоплазия кожи.
Осложнения нередко маскируют истинную клиническую картину чесотки, приводя зачастую к диагностическим ошибкам. Наиболее распространенными осложнениями являются пиодермия и дерматит, реже встречаются микробная экзема и крапивница. Пиодермия развивается как результат внедрения микробной флоры через повреждения кожи, обусловленные расчесыванием при зуде. Имеются указания на снижение рН кожи, особенно на местах локализации чесоточных ходов, и уровня уроканиновой кислоты в коже, коррелирующего с интенсивностью зуда, давностью заболевания и распространенностью кожного процесса (Д. X. Абдиева, 1987). Среди клинических разновидностей пиодермии наиболее часто встречаются стафилококковое импетиго, остиофолликулиты и глубокие фолликулиты, реже — фурункулы, вульгарная эктима (рис. 10). Существенно, что импети-гинозные высыпания преобладают на кистях, запястьях и стопах, т. е. на местах излюбленной локализации чесоточных ходов, а остиофолликулиты и глубокие фолликулиты практически всегда приурочены к расположению высыпаний метаморфической части жизненного цикла (живот, грудь, бедра, ягодицы).
Рис. 10.
Чесотка, осложненная пиодермией.
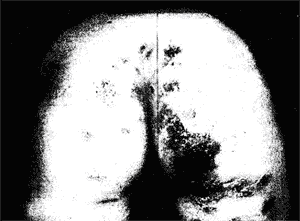
Аллергический дерматит при чесотке в большинстве случаев обусловлен сенсибилизацией организма к клещу и продуктам его жизнедеятельности. Интересны сведения о наличии общих антигенов у чесоточных клещей и клещей домашней пыли (Dermatophagoides), широко распространенных в быту и вызывающих такие аллергические заболевания, как бронхиальная астма, атопический дерматит и др. (L. G. Arlian и соавт., 1987). Эти клещи могут создавать сенсибилизационный фон, обусловливающий сильный зуд и аллергический дерматит. Нередко последний возникает вторично как результат нерациональной терапии противоче-соточными препаратами.
К осложнениям чесотки можно отнести поражение ногтевых пластинок. Эта патология при типичной чесотке наблюдается редко, преимущественно у грудных детей. Ногтевые пластинки истончаются, становятся грязно-серого цвета, свободный край растрескивается, отслаивается от ногтевого ложа, воспаляется эпонихиум. В соскобе роговых масс с поверхности ногтевых пластинок обнаруживаются чесоточные клещи. Описаны осложнения чесотки в виде панариция, рожистого воспаления, гломеру-лонефрита, орхоэпидидимита, пневмонии, внутренних абсцессов, септицемии.
Скабиозная лимфоплазия кожи по существу не является осложнением или узелковой разновидностью чесотки, как считалось ранее. Она представляет особый вариант чесоточного хода (см. выше), локализующийся преимущественно на коже туловища и половых органах мужчин при распространенной чесотке. Наиболее вероятно, что причиной ее возникновения является особая предрасположенность кожи отвечать на воздействие раздражителя реактивной гиперплазией лимфоидной ткани в местах наибольшего ее скопления (Н. С. Потекаев и соавт., 1979).
Псевдосаркоптозом, как уже говорилось, называют заболевание, возникающее у человека при заражении чесоточными клещами от животных. Ими могут быть собаки, свиньи, лошади, верблюды, олени, овцы, козы, кролики, лисицы и др. Собаки являются наиболее частыми источниками инвазии, особенно у детей. Описаны даже небольшие эпидемии псевдосаркоптоза. Для заболевания характерен очень короткий инкубационный период (несколько часов), отсутствие чесоточных ходов, так как клещи не размножаются на несвойственном хозяине. Клещи наносят укусы, вызывая сильный зуд. Высыпания представлены уртикарными и пру-ригинозными папулами, папуло-везикулами и волдырями, локализующимися преимуществен на открытых участках кожного покрова. От человека к человеку заболевание не передается. При устранении источника может наступить самоизлечение.
Значительный интерес для клинициста представляют особенности течения чесотки на фоне ряда дерматозов. При сочетании чесотки с фринодер-мой, ксеродермой и ихтиозом чесоточные ходы единичные даже при большой давности заболевания. При гипергидрозе кистей и стоп, наоборот, их численность почти вдвое превышает обычную. При наличии дисгидротической и интертригинозной эпидермофитии стоп в большом количестве на кистях и стопах имеются экссудативные морфологические элементы (везикулы, пузыри, пустулы). Весьма существенно, что после противочесоточной терапии нередко наблюдается экзацербация процесса на кистях по типу везикулезных и везикобул-лезных эпидермофитидов. На фоне псориаза, ато-пического дерматита, красного плоского лишая высыпания, свойственные метаморфической части жизненного цикла чесоточного клеща, маскируют-ся проявлениями хронического дерматоза, но достаточно хорошо определяются чесоточные ходы на типичных местах. Имеют место случаи, когда клинические проявления чесотки имитируют почесуху, мастоцитоз, герпетиформный дерматит Дюринга.
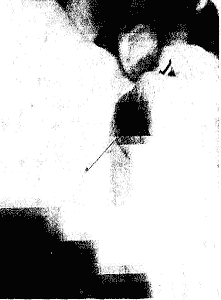
Многообразие клинических проявлений при чесотке требует во всех случаях постановки диагноза по наличии возбудителя. Существует несколько методов лабораторной диагностики чесотки: извлечение клеща иглой, тонких срезов эпидермиса острой бритвой или глазными ножницами, соскоба патологического материала скальпелем или острой глазной ложечкой с использованием щелочи или молочной кислоты. Первый и последний методы общеприняты в нашей стране. Метод извлечения клеща иглой очень быстрый и эффективный, если врач обладает достаточным навыком обнаружения хода и извлечения из него самки клеща. Иглой вскрывают слепой конец хода на месте буроватого точечного возвышения, соответствующего локали зации самки чесоточного клеща (рис. 11). Острие иглы продвигают по направлению хода, делая попытку вывести клеща наружу, своими присосками он прикрепляется к игле и легко извлекается. Полученного клеща помещают на предметное стекло в 1 каплю воды, 10% щелочи или 40% молочной кислоты, накрывают покровным стеклом и микро-скопируют. Данный метод непригоден для добывания клещей из старых разрушенных ходов, папул и везикул, а также после обработки больного любым противочесоточным препаратом.
Методы соскобов позволяют обнаружить не только самку клеща, но и яйца, яйцевые оболочки, личинок, нимф, линичныс шкурки клещей, экскременты, что важно в диагностике. В нашей стране применяют метод соскоба с использованием 40% МОЛОЧНОЙ КИСЛОТЫ. Стеклянной палочкой ИЛИ глазной ложечкой 1 каплю молочной кислоты наносят на чесоточный ход, папулу, везикулу или корочку. Через 5 мин разрыхленный эпидермис соскабливается острой глазной ложечкой до появления крови, захватывая участок на границе здоровой и пораженной кожи. Полученный материал переносят на предметное стекло в 1 каплю той же молочной кислоты, накрывают покровным стеклом и микроскопируют. Способ удобен тем, что молочная кислота используется одновременно и как средство, разрыхляющее эпидермис перед соско-бом и препятствующее его рассыпанию, и как вещество, просветляющее и фиксирующее материал для микроскопирования. Она не обладает раздражающим действием, а ее бактерицидные свойства препятствуют развитию пиогенных осложнений на местах соскобов. Препараты в молочной кислоте в отличие от щелочи не кристаллизуются, что позволяет хранить их неограниченно длительное время и использовать в качестве учебных пособий. Метод отличается быстротой и надежностью диагностики заболевания.
Рис. 11.
Взятие материала для исследования под микроскопом,
Успех лабораторной диагностики чесотки во многом зависит от умения врача или лаборанта обнаружить чесоточные ходы. Визуально многие из них выявляются с трудом, поэтому для их идентификации используется прокрашивание подозрительных высыпаний спиртовым раствором йода, анилиновыми красителями, тушью или чернилами. Красящее вещество проникает в роговой слой эпидермиса через отверстия в крыше хода, проделанные самками в местах яйцевых колен для выхода вылупившихся личинок. Остатки красителя удаляют ватой, смоченной спиртом. |Ход при этом хорошо контурируется в виде темной линии. За рубежом для выявления чесоточных ходов используют 0,1% раствор флюоресцината натрия или жидкий тетрациклиновый препарат топициклин, которые способны флюоресцировать желтовато-зеленоватым цветом под люминесцентной лампой.
Эпидемиология чесотки обусловлена облигатно-антропонозным характером заболевания, постоянным типом паразитизма возбудителя и резким преобладанием прямого пути передачи инвазии. В основу анализа ее эпидемиологии должен быть положен принцип инвазионной контактности хозяина паразита — человека. Распределение возбудителя среди людей имеет очаговый характер, что связано с их образом жизни и поведением. Очаг при чесотке определяется как группа людей, в которой имеется больной — источник заражения, и условия для передачи возбудителя. Очаг с 1 больным обозначается как потенциальный, с 2 и более — иррадиирующий (действующий). Обнаруживается тесная связь эпидемиологического процесса с по-пуляционной структурой возбудителя. Репродуктивной (размножающейся, панмиктической) является элементарная популяция на больном. На этом уровне реализуются биологические отношения между возбудителем и хозяином, проявляющиеся в клинике. 2-й популяционный уровень представляет очаг чесотки, т. е. группа особей хозяина (человека), связанных поведенчески (этологически) таким образом, что осуществляется заражение и образование новых популяций на новом хозяине, скрещивание между особями которых резко ограничено. 3-й уровень — поселенческая популяция, охватывающая население определенного региона (город, район, область, республика). На очаговом и поселенческом уровне в эпидемиологии чесотки ведущими становятся социальные, а не биологические факторы.
В соответствии с группировками людей в обществе и их инвазионной контактностью, обусловленной образом жизни, могут возникать очаги чесотки нескольких типов: семейные и в коллективах различной структуры. Семейный очаг является ведущим в эпидемиологии чесотки, так как семья представляет наиболее инвазионно-контактную, многочисленную, длительно существующую форму объединения людей в обществе. Инвазионная контактность определяется возможностью реализовать передачу возбудителя в ночное время при тесном телесном контакте, чаще в постели. Среди семейных очагов преобладают иррадиирующие (2/3), их численность возрастает с давностью заболевания у первоисточника. От элементарной популяции, вносимой 1-м больным, происходит заражение других членов семьи, на которых со временем образуются свои элементарные популяции. По данным эпидемиологического анамнеза, в подавляющем большинстве случаев возбудитель вносится в семью одним из ее членов (более 90%), реже — родственником или знакомым, не живущим в семье.
Более половины первоисточников семейного очага составляет возрастная группа от 17 до 35 лет, по семейному положению — дети разного возраста и мужья. Их заражение во всех случаях происходит прямым путем, в том числе у половины — при половом контакте. Таким образом, вносители чесотки в семью — это наиболее мобильный и социально активный контингент населения.
В иррадиации очага решающую роль играет контакт в постели в ночное время в период максимальной активности возбудителя. При отсутствии таких контактов очаги длительное время остаются потенциальными даже при наличии больных с распространенным процессом. Существенно, что непрямой путь заражения (через предметы обихода, постельные принадлежности и т. п.) в семье встречается редко (до 13%) и реализуется только тогда, когда паразитарный индекс (число чесоточных ходов) у 1 больного или суммарно в очаге (на всех больных) превышает 60. Установлено, что при 2— 4 больных в семейных очагах преобладает прямой путь заражения чесоткой, при 5 и более — непрямой, что связано с суммарным ростом паразитарного индекса. Каждый новый больной в очаге в большинстве случаев (более 2/3) появляется в интервале 2 нед, реже — через месяц. При этом чем регулярнее инвазионный контакт, тем короче интервал. Интересно, что заболеваемость в семье зависит от возраста детей — чем они младше, тем она выше. Таким образом, семейный очаг является главным источником больных в обществе.
Организованные коллективы в эпидемиологии чесотки подразделяются на 2 группы: инвазионно-контактные и неимеющие таких контактов. К 1 -й — относятся коллективы, в которых могут создаваться условия для передачи возбудителя, аналогичные семейным. Это люди, объединенные общими спальнями в интернатах, детдомах, общежитиях, соматических стационарах и т. п. В спальнях детдомов и интернатов иррадиирующие очаги встречаются вдвое чаще, чем в общежитиях, что обусловлено более молодым возрастом воспитанников в первых. В палатах соматических стационаров все очаги длительное время остаются потенциальными. Во всех случаях перезаражение происходит в постели, а величина паразитарного индекса не достигает величины, достаточной для непрямого заражения. Заболеваемость в таких коллективах в 2 раза ниже, чем в семьях, что объясняется меньшей степенью инвазионной контактности членов, не родственных между собой. Псевдоиррадиацией обозначаются случаи наличия 2 и более больных, заражение которых произошло независимо друг от друга вне коллектива, например при выезде на каникулы, или при наличии общего полового партнера вне данного очага.
2-ю группу составляют неинвазионно-контакт-ные коллективы, члены которых не живут вместе и объединяются обычно в дневное время. Это группы в детских дошкольных учреждениях, классы в общеобразовательных школах, интернатах, детдомах, группы в ПТУ, средних и высших учебных заведениях, трудовые коллективы. В этом случае характерно отсутствие иррадиации даже при длительном существовании очага и высоком паразитарном индексе первоисточника. При наличии 2 или более больных в таких очагах имеет место псевдоиррадиация — заражение при их совместном проживании, в разных семейных очагах, при половом контакте вне очага. Эпидемиологическую опасность такие коллективы, как правило, не представляют.
Особое место в эпидемиологии чесотки занимают стационированные коллективы с большим числом членов в ограниченном пространстве, например группы в детском саду с круглосуточным пребыванием детей, отделения сенильной деменции в психиатрических лечебницах, дома престарелых и т. п. В этих случаях выявляются интенсивно действующие очаги чесотки — по существу, локальные эпидемии с заболеваемостью более половины их членов. В условиях постоянного контакта выявляются больные с разной степенью развития процесса, высоким паразитарным индексом. Заражение происходит прямым и непрямым путем, включая реинвазию как внутри, так и вне очага.
Внеочаговые случаи заражения чесоткой в банях, поездах, гостиницах редки. Они реализуются непрямым путем при последовательном контакт потока людей с предметами (постельные принад лежности, предметы туалета), на которых может некоторое время сохраняться возбудитель, что обозначается как транзиторная инвазия.
Среди населения имеет место закономерное распределение заболеваемости чесоткой по кон-тингентам. Существуют определенные группы риска. Коэффициент последних определяется отношением экстенсивного показателя заболеваемости каждого контингента к таковому общей заболеваемости. По возрастным группам из года в год 1-е место занимает юношеский возраст (коэффициент риска 2,7—3,5). Составляя всего 1/10 населения, этот контингент берет на себя 1/3—1/4 всей заболеваемости. 2-е — традиционно школьный (1,5—2), 3-е — дошкольный (1,2—1,3), 4-е — зрелый (1 — 1,1) возраст. Заболеваемость более раннего и позднего возраста незначительна. По заболеваемости чесоткой в целом связи с полом не обнаружено. Однако в различных возрастных группах различия имеются: до 17 лет несколько чаще болеют представительницы женского пола (1,2), 17—21 год — поровну, Г 35 — чаще мужчины (1,4), в более старших группах преобладают женщины (1,6—1,8). Это отражает изменение инвазионной контактности полов с возрастом. Существенно, что при чесотке распределение заболеваемости по социальным группам согласуется с возрастными. Наибольшая заболеваемость у студентов техникумов, вузов, учащихся ПТУ (2— 3,2), ниже — у школьников (1,7), далее — дошкольники, сходно организованные и неорганизованные (1,2—1,3). Реже болеют рабочие и служащие, пенсионеры (0,2—0,8). Таким образом, каждой возрастно-социальной группе свойственна своя доля участия в эпидемическом процессе при чесотке. Во всех случаях преобладает заражение в семье, но с возрастом расширяются возможности и условия заражения в других местах. Так, грудные дети заражаются исключительно в собственной семье, дошкольники — и в других семьях, чаще родственных, а также коллективах с круглосуточным пребыванием. В школьном возрасте добавляются коллективы вне семьи (квартиры друзей, знакомых, интернаты, общежития и др.), а далее — и половые контакты. В юношеском возрасте инвазионная контактность наивысшая — семейная, коллективная, случайная половая. С наступлением зрелости заболеваемость снижается и возрастает доля семейного очага.
Лечение чесотки направлено на уничтожение возбудителя с помощью акарицидных препаратов. Арсенал их значителен. Основные требования к противочесоточным средствам: быстрота и надежность терапевтического эффекта, отсутствие раздражающего действия на кожу и противопоказаний к назначению, простота приготовления и применения, стабильность в процессе длительного хранения, доступность для массового использования, гигиеничность и невысокая стоимость. В нашей стране используют серную мазь, гипосульфит натрия с соляной кислотой (метод проф. М. П. Демьяновича), бензилбензоат, спрегаль (табл. 2). Однако не все препараты отвечают перечисленным требованиям.
Серная мазь, как самый дешевый препарат, используется наиболее часто. Для лечения взрослых оптимальна 20% концентрация, детей — 10%. Мазь втирают в весь кожный покров ежедневно на ночь в течение 5—7 дней. На б-й или 8-й день больной моется и меняет нательное и постельное белье. Недостатки мази: длительность курса лечения, неприятный запах, частое развитие дерматитов, загрязнение белья.
Метод М. П. Демьяновича основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии гипосульфита натрия с соляной кислотой. Из 5, предложенных автором модификаций, в настоящее время используется 3-я. С этой целью в! кожу последовательно втирают 60% раствор гипосульфита натрия (жидкость № 1) и 6% раствор соляной кислоты (жидкость № 2). Для лечения детей используют более низкие концентрации — 40% (№ 1) и 4% (№ 2) соответственно. Гипосульфит натрия втирают в весь кожный покров дважды с интервалом 10 мин для высыхания. При этом на коже образуются кристаллы препарата. Соляную кислоту начинают втирать через 10 мин. Процедуру повторяют 3 раза с интервалом 5 мин. Общая продолжительность метода составляет около 1 ч, а продолжительность курса не более 3 дней. Существенно, что оба раствора по мере необходимости наливают в пригоршни. Руки, обработанные гипосульфитом, недопустимо погружать в соляную кислоту, так как в этом случае химическая реакция происходит не на коже, а в соответствующей емкости. Мытье больного и смена нательного и постельного белья осуществляются на 4-й день. При лечении детей не следует проводить энергичных втираний,; а детям грудного возраста кожу лучше только смазывать.
Сера, как действующее начало, входит в состав множества противочесоточных препаратов, издавна применяемых в дерматологии. Это серно-мыль-ные шарики Ябленика, серное мыло Дьякова, сер-но-ртутная мазь, серная болтушка, полисульфидный линимент и другие, применяемые в настоящее время эпизодически.
Бензилбензоат является одним из наиболее эффективных противочесоточных препаратов, применяемых с 1900 г. В медицинской практике его используют в виде различных лекарственных форм, приготовленных ex tempore или промышленным путем. В нашей стране это водно-мыльная суспензия и эмульсионная мазь, за рубежом — мыльно-спиртовые растворы ("Ascabiol" и "Веп-zoseptol"), масляные взвеси ("Novoscabiol"), водные растворы с добавлением ДДТ и анестезина ("Nbin"). Экспериментально доказано, что после однократной обработки бензилбензоатом гибнут все активные стадии (самки, самцы, личинки, нимфы), а также яйца с эмбрионами. Устойчивыми к препарату являются сформированные личинки в яйцевых оболочках. При инкубировании в водной висячей капле таких яиц, добытых из чесоточных ходов после 2-дневного курса терапии бензилбензоатом, установлен факт вылупления и достаточная активность личинок. Иными словами, устойчивость личинок в период их пребывания в яйцевых оболочках может явиться причиной обострения заболевания в том случае, если 2-я обработка проведена вслед за 1-й, что имеет место при 2-дневном курсе терапии.
С учетом максимального срока пребывания сформированных личинок в яйце (58 ч) предложена этиологически обоснованная схема лечения чесотки бензилбензоатом. 10% (детям) и 20% (взрослым) водно-мыльную суспензию или мазь бензил-бензоата тщательно втирают руками 1 раз в день на ночь в 1-й и 4-й день курса. Мытье и смену нательного и постельного белья рекомендуют на 5-й день. 2-й и 3-й день курса с успехом используют для лечения сопутствующих чесотке осложнений. Жжение, иногда значительное, возникающее после втирания бензилбензоата, купируется самопроизвольно через 30 мин. Для гибели активных стадий клещей и эмбрионов достаточно 8—10-часовой экспозиции препарата. Поэтому утром больным можно помыться. Ежедневное применение препарата в течение 4 дней нецелесообразно, так как, не гарантируя гибели личинок в яйце, увеличивает стоимость лечения и способствует более частому развитию аллергического контактного дерматита.
С п peга ль — один из современных препаратов, предложенных для лечения чесотки. Его действующим началом является эсдепалетрии — ней-ротоксический яд для насекомых, нарушающий катионный- обмен мембран нервных клеток. 2-й компонент — пиперонил бутоксид — усиливает действие эсдепалетрина. Препаратом опрыскивают на ночь всю поверхность тела, кроме лица и волосистой части головы, с расстояния 20—30 см от поверхности кожи. Особенно тщательно спрегаль втирают в места излюбленной локализации чесоточных ходов (кисти, запястья, стопы, локти). При локализации высыпаний на лице их обрабатывают ватным тампоном, смоченным препаратом. При лечении детей салфеткой закрываются рот и нос. Спустя 12 ч необходимо тщательно вымыться с мылом.
Линдан (якутин, гамексан, лорексан) наиболее часто применяется для лечения чесотки за рубежом. Его действующим началом является J-изо-мер гексахлорциклогексана. Используют в виде 1% мази, крема, лосьона, шампуня, порошка. Наносят на 6—24 ч, затем смывают. Учитывая токсичность препарата, его необходимо применять строго в соответствии с инструкцией. Не рекомендуется детям, беременным, кормящим женщинам, а также больным с сопутствующей экземой, атопическим дерматитом из-за усиленной резорбции препарата и возможного обострения основного заболевания. Описаны случаи эпилептических припадков и апластической анемии после лечения линданом.
Кротамитон (эуракс) зарекомендовал себя как эффективный противочесоточный и противо-зудный препарат, не вызывающий побочных реакций. Показан для лечения детей и беременных. Применяется в виде 10% крема, мази и лосьона. Препарат наносят дважды с интервалом 24 ч или четырехкратно через 12 ч в течение 2 сут.
Перметрин в виде 5% крема втирают в кожу и смывают через 8 ч.
Реже для лечения чесотки используют другие препараты: тиабендазол, диэтилкарбамазин, моно-сульфирам (тетмосол), фенотрин, тенутекс.
Существуют общие принципы лечения больных чесоткой независимо от выбранного противочесо-точного препарата:
1) лечение больных, выявленных в одном очаге, должно проводиться одновременно во избежание реинвазии; 2) втирание противочесоточных препаратов у детей до 3 лет проводится в весь кожный покров, у остальных — исключение составляют лицо и волосистая часть головы; 3) втирание любого препарата осуществляется не салфеткой или тампоном, а только руками, что обусловлено высокой численностью чесоточных ходов на кистях; 4) лечение необходимо проводить в вечернее время, что связано с ночной активностью возбудителя и поступлением скабицидов в кишечник при питании клеща; 5) лечение осложнений проводится одновременно с лечением чесотки, при этом наиболее рационально использовать препараты бензилбензоата; 6) эти же препараты лучше использовать для лечения беременных; 7) постскабиозный зуд после полноценной терапии не является показанием для дополнительного курса специфического лечения, он расценивается как реакция организма на убитого клеща и быстро устраняется антигистаминными препаратами, стероидными мазями и 5—10% эу-филлиновой мазью; 8) длительно персистирующая скабиозная лимфоплазия как результат иммуноал-лергической реакции организма не требует дополнительной специфической терапии и не является показанием для освобождения детей от посещения детского коллектива; в этих случаях показаны ан-тигистаминные препараты, пресоцил, индомета-цин, стероидные мази под окклюзионную повязку, диатермокоагуляция, лазертерапия.
Контроль излеченности чесотки осуществляется по окончании курса лечения и через 2 нед. При осложненной чесотке, постскабиозном зуде и скаби-озной лимфоплазии кожи этот срок увеличивается индивидуально для каждого больного. Опыт показывает, что при чесотке не бывает рецидивов, и постановка такого диагноза неосновательна, поскольку у чесоточного клеща в жизненном цикле нет латентных, длительно переживающих стадий, а также отсутствует стойкий иммунитет. Причинами возобновления заболевания чаще является реинва-зия от непролеченных контактных лиц в очаге или вне его, а также недолеченность больного в связи с несоблюдением схем лечения (применение заниженных концентраций препаратов, частичная обработка кожного покрова, сокращение продолжительности курса терапии).
Профилактика чесотки определяется особенностями возбудителя и эпидемиологией заболевания: передача при тесном телесном контакте в вечернее и ночное время с учетом суточной активности чесоточного клеща, недолговечность во внешней среде, непродолжительность инкубационного периода, ведущая роль семейных очагов и дифференциация коллективов по их инвазионной контактности, учет соответствующих данных позволяет более рационально строить профилактические мероприятия.
1-м звеном профилактической работы является активное выявление больных. Это осуществляется при профилактических осмотрах населения, декретированных контингентов, детских коллективов, при обращении больных в поликлиники, амбулатории, медсанчасти, во время приема на стационарное лечение в лечебно-профилактические учреждения любого профиля, при осмотре школьников в начале учебного года, поступающих в высшие и средние учебные заведения, профтехучилища и т. п.
2-м — установление очагов чесотки и работа по их ликвидации. При выявлении больного в первую очередь важна эпидемиологическая оценка коллективов, в которых он находился. Так, в семьях при наличии источника заражения выявляется более 600, в организованных инвазионно-контактных коллективах — около 130, неинвазионно-контакт-ных — менее 10 больных на 1000 осмотренных. Естественно, что при постановке диагноза у больного необходимо выяснить источник заражения, контактных лиц и взаимоотношения с ними, обращая внимание на половых партнеров как в семье, так и вне ее. Соответственно определяются группы людей, подлежащих обязательному профилактическому лечению. Это все члены семей и лица, живущие с больным в одном помещении. При неполноценном лечении в очаге может происходить ре-инвазия, в том числе излеченных. Это явление в зарубежной литературе получило название "пинг-понговая инфекция". Повторное перезаражение в очаге нередко расценивается врачами как рецидив заболевания. Для того чтобы его предупредить, лечение больных и профилактическая обработка контактных лиц в очаге должны проводиться одновременно. Опыт работы показал, что при полноценном лечении больных и профилактической обработке всех контактных лиц в очаге срок наблюдения за последними может быть сокращен до 2 нед. В то же время сроки наблюдения за больными должны быть индивидуальными. Они увеличиваются при осложненной чесотке и скабиозной лимфоплазии кожи за счет ее длительного персистирования.
Члены организованных коллективов (группы в детских дошкольных учреждениях, учебных заведениях, классы) осматриваются медицинскими работниками на местах. Особое внимание уделяется наличию общих спален. При обнаружении чесотки у школьников и детей, посещающих детские ясли и сады, они должны быть отстранены от посещения ими детского учреждения на время проведения полноценного лечения. Допуск в детский коллектив осуществляет врач-дерматовенеролог или врач, на которого эта обязанность возложена. Персисти-рующая скабиозная лимфоплазия кожи после качественной терапии не является противопоказанием допуска детей в организованные коллективы, так как пациент утрачивает инвазионность для окружающих. Вопрос о профилактическом лечении лиц, бывших в контакте с больным чесоткой в организованном коллективе, решается индивидуально с учетом эпидемиологической обстановки. К указанному лечению; привлекаются те из них, которые имели тесный телесный контакт в постели, а также целые группы, классы, где зарегистрировано несколько случаев заболевания чесоткой. Здесь можно думать, что суммарный паразитарный индекс очага превышает 60, и реализуется непрямой путь перезаражения за счет накопления возбудителя на окружающих предметах. Профилактическое лечение всех контактных лиц можно провести и в том случае, если в процессе наблюдения за очагом выявляются новые больные.
Один из разделов профилактической работы — правильная регистрация больных чесоткой. На каждого больного заполняется амбулаторная карта (форма 025/У) и извещение по форме 089/У.
Критериями излеченное чесотки являются устранение зуда и исчезновение клинических проявлений заболевания.
Поступила 05.06.2000
Комментарии
ПРАКТИКА ПЕДИАТРА
